පියයුරු වැඩි කිරීම: පියයුරු හයිපොට්රොෆි ප්රතිකාරය
Содержание:
අර්ථ දැක්වීම, අරමුණු සහ මූලධර්ම
පියයුරු වල හයිපොප්ලාසියාව නිර්වචනය කරනු ලබන්නේ රෝගියාගේ රූප විද්යාවට අදාළව ඌන සංවර්ධිත පියයුරු පරිමාව මගිනි. වැඩිවිය පැමිණීමේදී ග්රන්ථියේ ප්රමාණවත් වර්ධනයේ ප්රති result ලයක් විය හැකිය හෝ ග්රන්ථියේ පරිමාව අඩුවීමත් සමඟ දෙවන වරටත් (ගැබ්ගැනීම්, බර අඩු වීම, හෝමෝන ආබාධ, ආදිය). පරිමාව නොමැතිකම ptosis සමඟ ද සම්බන්ධ විය හැකිය (ග්රන්ථි එල්ලා වැටීම, සම දිගු වීම සහ ඇරෝලා ඉතා පහත් සහිත "වැලුණු" පපුව).
“මෙම මන්දපෝෂණය බොහෝ විට රෝගියා විසින් ශාරීරිකව හා මනෝවිද්යාත්මකව දුර්වල ලෙස වටහාගෙන ඇති අතර, එය ඇගේ ස්ත්රීත්වයට පහර දීමක් ලෙස අත්විඳින අතර, එය ආත්ම විශ්වාසයේ වෙනසක් සහ සමහර විට ගැඹුරු ව්යාකූලත්වයකට තුඩු දෙයි, එය සැබෑ සංකීර්ණයකට ළඟා විය හැකිය. කෘත්රිම කොටස් තැන්පත් කිරීම හරහා ඉතා කුඩා යැයි සැලකෙන පියයුරු පරිමාව වැඩි කිරීමට මැදිහත්වීම යෝජනා කරන්නේ එබැවිනි. »
මැදිහත්වීම වයස අවුරුදු 18 සිට ඕනෑම වයසක සිදු කළ හැකිය. සාමාන්යයෙන් සුළු රෝගියෙකු ශල්යකර්මයකට සුදුසු යැයි නොසැලකේ. කෙසේ වෙතත්, මෙය දරුණු හයිපොප්ලාසියාවේ හෝ ටියුබල් පියයුරු හෝ පියයුරු ඇජෙනසිස් වැනි ප්රතිසංස්කරණ සන්දර්භය තුළ කළ හැකිය. මෙම තනිකරම සෞන්දර්යාත්මක අරමුණ සෞඛ්ය රක්ෂණයෙන් ආවරණය කළ නොහැක. සත්ය පියයුරු ප්රජනනය (පියයුරු වර්ධනය සම්පූර්ණයෙන් ම නොමැති වීම) දුර්ලභ අවස්ථාවන් කිහිපයක් පමණක් පූර්ව අනුමැතියෙන් පසුව සමාජ ආරක්ෂණ සම්බන්ධකම් බලාපොරොත්තු විය හැක.
දැනට භාවිතා කරන පියයුරු තැන්පත් කිරීම් කවචයකින් සහ පිරවුමකින් සමන්විත වේ. ලියුම් කවරය සෑම විටම සිලිකොන් ඉලාස්ටෝමර් වලින් සාදා ඇත. අනෙක් අතට, ප්රෝටේෂස් ඒවායේ අන්තර්ගතය අනුව වෙනස් වේ, එනම්, කවචය තුළ ඇති පිරවුමේ. කම්හලෙහි (ජෙල් සහ/හෝ කායික සෙරුමය) පිරවුම ඇතුළත් කර ඇත්නම්, බද්ධ කිරීමක් පෙර-පුරවා ඇති බව සලකනු ලැබේ. එබැවින් විවිධ වෙළුම් පරාසය නිෂ්පාදකයා විසින් සකසා ඇත. සේලයින් පුම්බන ලද බද්ධ කිරීම් ශල්ය වෛද්යවරයා විසින් පුරවනු ලබන අතර, ක්රියා පටිපාටිය අතරතුර කෘත්රීම පාදයේ පරිමාව යම් ප්රමාණයකට සකස් කළ හැකිය.
නව පරම්පරාවේ පෙර පිරවූ සිලිකන් තැන්පත් කිරීම්
දැනට ප්රංශයේ සහ ලොව පුරා සවිකර ඇති කෘත්රිම කොටස්වලින් අතිමහත් බහුතරයක් සිලිකොන් ජෙල් වලින් පූර්වයෙන් පුරවා ඇත.
“වසර 40කට වැඩි කාලයක් භාවිත කර ඇති මෙම බද්ධ කිරීම් සාමාන්ය පියයුරුවලට අනුකූලව ඉතා සමීප බැවින් හානිකර නොවන බවත් මෙවැනි ශල්යකර්මයකට බෙහෙවින් අනුගත වන බවත් ඔප්පු වී ඇත. විශේෂයෙන්ම 1990 ගණන්වල අගභාගයේදී ඔවුන්ට දෝෂාරෝපණය කළ හැකි අඩුපාඩු නිවැරදි කර ගැනීම සඳහා ඔවුන් සැලකිය යුතු වෙනස්කම් වලට භාජනය විය. අද, ප්රංශයේ පවතින සියලුම බද්ධ කිරීම් නිශ්චිත සහ දැඩි ප්රමිතීන් සපුරාලයි: CE ලකුණු කිරීම (යුරෝපීය ප්රජාව) + ANSM (ඖෂධ සහ සෞඛ්ය නිෂ්පාදනවල ආරක්ෂාව සඳහා වන ජාතික නියෝජිතායතනය) අනුමැතිය. »
ඒවා සිනිඳු හෝ වයනය (රළු) විය හැකි ජල ආරක්ෂිත, කල් පවතින සහ නම්යශීලී සිලිකොන් ඉලාස්ටෝමර් කවචයකින් වට වූ මෘදු සිලිකොන් ජෙල් එකකින් සමන්විත වේ. නව තැන්පත් කිරීම් සඳහා සැලකිය යුතු වැඩිදියුණු කිරීම්, ඒවාට වැඩි විශ්වසනීයත්වයක් ලබා දීම, ෂෙල් වෙඩි සහ ජෙල් යන දෙකටම සම්බන්ධ වේ:
• ෂෙල් වෙඩි, දැන් වඩා ශක්තිමත් බිත්ති සමග, ජෙල් "ලේ ගැලීම" වලක්වයි (මෙය ෂෙල් වෙඩි වල ප්රධාන මූලාශ්රය විය) සහ ඇඳීමට වඩා ප්රතිරෝධී වේ;
• "ඇලෙන" සිලිකොන් ජෙල්, එහි අනුකූලතාව අඩු ද්රවයක් වන අතර, කොපුව කැඩී යාමේදී පැතිරීමේ අවදානම සැලකිය යුතු ලෙස අඩු කරයි.
මෙම විශ්වසනීයත්වය වැඩිවීමත් සමඟම, නව පරම්පරාවේ සිලිකොන් තැන්පත් කිරීම් දැනට පවතින විවිධාකාර හැඩතල මගින් සංලක්ෂිත වන අතර, ඒවා එක් එක් අවස්ථාවට තනි තනිව සකස් කිරීමට ඉඩ සලසයි. එබැවින්, සම්භාව්ය වටකුරු ප්රොස්ටේසස් වලට යාබදව, “ව්යුහ විද්යාත්මක” තැන්පත් කිරීම් දර්ශනය විය, ජල බිංදුවක ස්වරූපයෙන් පැතිකඩ, වැඩි හෝ අඩු, පළල හෝ නෙරා ඇත. මෙම විශාල විවිධ හැඩයන්, පුළුල් තේරීම් පරිමාවක් සමඟ ඒකාබද්ධව, "තනි තනි" කෘත්රිම තේරීමක් ප්රශස්ත කිරීමට සහ රෝගියාගේ රූප විද්යාවට සහ පුද්ගලික අපේක්ෂාවන්ට අනුවර්තනය වීමට ඉඩ සලසයි.
වෙනත් වර්ගවල තැන්පත් කිරීම්
ප්රෝටේෂස් වල කවච සෑම විටම සිලිකොන් ඉලාස්ටෝමර් වලින් සාදා ඇත, පිරවීම වෙනස් වේ. අද වන විට, ප්රංශයේ සිලිකන් ජෙල් සඳහා විකල්ප දෙකක් පමණක් අවසර දී ඇත: කායික සෙරුමය: මෙය ලුණු ජලය (මිනිස් සිරුරෙන් 70% ක් සමන්විත වේ). මෙම කෘතිම "පෙර පුරවා" (කර්මාන්තශාලාවේ) හෝ "පුම්බන" (ශල්යකර්මයේදී ශල්ය වෛද්යවරයා විසින්) කළ හැක. ඒවායේ ද්රව (ජෙලටිනීස් වෙනුවට) අන්තර්ගතය නිසා, ඒවාට අස්වාභාවික අනුකූලතාවයක් ඇත, තවත් බොහෝ ස්පර්ශක, දෘශ්යමාන "නැමීම්" සෑදී ඇති අතර බොහෝ විට හදිසි හා සමහර විට මුල් අවධමනයට ගොදුරු විය හැකිය. හයිඩ්රොජෙල්: මෙය 2005 දී Afssaps විසින් අනුමත කරන ලද නවතම ද්රව්යය වේ. එය ප්රධාන වශයෙන් සෙලියුලෝස් ව්යුත්පන්නයකින් ඝන වූ ජලයෙන් සමන්විත ජලීය ජෙල් වර්ගයකි. සාමාන්ය සේලයින් වලට වඩා ස්වභාවික අනුකූලතාවයක් ඇති මෙම ජෙල් පටලය කැඩී යාමකදී ශරීරයට උරා ගනී. අවසාන වශයෙන්, සිලිකොන් කවචය පොලියුරේටීන් සමඟ ආලේප කර ඇති කෘතිම කෘත්රිම ඇත, එමඟින් කවච සිදුවීම් ඇතිවීම අඩු කිරීමට උපකාරී වේ.
මැදිහත්වීමට පෙර
මෙම ව්යුහ විද්යාත්මක සන්දර්භය මත, ශල්ය වෛද්යවරයාගේ මනාපයන් සහ පුරුදු සහ රෝගියා විසින් ප්රකාශ කරන ලද කැමැත්ත මත පදනම්ව, ශල්ය උපාය මාර්ගයකට එකඟ වනු ඇත. මේ අනුව, කැළැල් වල පිහිටීම, තැන්පත් කිරීම් වල වර්ගය සහ ප්රමාණය මෙන්ම මාංශ පේශි සම්බන්ධයෙන් ඒවායේ පිහිටීම කලින් තීරණය කරනු ලැබේ (පහත බලන්න). නියමිත පරිදි පූර්ව ශල්ය රුධිර පරීක්ෂාව සිදු කරනු ලැබේ. ශල්යකර්මයට පැය 48 කට පෙර නිර්වින්දන වෛද්යවරයා උපදේශනයට සහභාගී වේ. පියයුරු වල X-ray පරීක්ෂණය (මැමොග්රැෆි, අල්ට්රා සවුන්ඩ්) නියම කරනු ලැබේ. ශල්යකර්මයට අවම වශයෙන් මසකට පෙර සහ මසකට පසු දුම්පානය නතර කිරීම තරයේ නිර්දේශ කෙරේ (දුම්කොළ මගින් සුවවීම ප්රමාද විය හැක) ශල්යකර්මයට දින දහයකට පෙර ඇස්ප්රීන් අඩංගු ඖෂධ ලබා නොගන්න. ක්රියා පටිපාටියට පෙර පැය හයක් නිරාහාරව සිටීමට (කිසිවක් කන්න හෝ බොන්න එපා) ඔබෙන් ඉල්ලා සිටිනු ඇත.
නිර්වින්දන වර්ගය සහ රෝහල්ගත කිරීමේ ක්රම
නිර්වින්දන වර්ගය: බොහෝ විට මෙය ඔබ සම්පූර්ණයෙන්ම නිදා සිටින සම්භාව්ය සාමාන්ය නිර්වින්දනයකි. කෙසේ වෙතත්, දුර්ලභ අවස්ථාවන්හිදී, (ශල්ය වෛද්යවරයා සහ නිර්වින්දන වෛද්යවරයා සමඟ එකඟව) "සුපරීක්ෂාකාරී" නිර්වින්දනය (අන්තරාල සන්සුන්කාරක සමඟ වැඩිදියුණු කරන ලද දේශීය නිර්වින්දනය) භාවිතා කළ හැකිය. රෝහල්ගත වීමේ ක්රම: මැදිහත්වීම සඳහා සාමාන්යයෙන් එක් දින රෝහල් ගතවීමක් අවශ්ය වේ. පසුව ඇතුල්වීම උදෑසන සිදු කරනු ලැබේ (හෝ සමහර විට පෙර දින) සහ පිටවීමේ අවසරය පසුදා සිදු කෙරේ. කෙසේ වෙතත්, සමහර අවස්ථාවලදී, මැදිහත්වීම "බාහිර රෝගී පදනමක් මත" සිදු කළ හැකිය, එනම්, පැය කිහිපයක් නිරීක්ෂණය කිරීමෙන් පසු එදිනම පිටත්ව යාමත් සමග.
මැදිහත් වීම
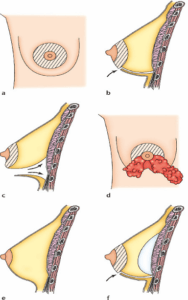
එක් එක් ශල්ය වෛද්යවරයා තමාගේම ශිල්පීය ක්රම භාවිතා කරන අතර හොඳම ප්රතිඵල ලබා ගැනීම සඳහා එක් එක් අවස්ථාවට එය අනුගත කරයි. කෙසේ වෙතත්, අපට පොදු මූලික මූලධර්ම තබා ගත හැකිය: සමේ කැපීම්: හැකි "ප්රවේශයන්" කිහිපයක් තිබේ:
• Areola පරිධියේ පහළ කොටසෙහි කැපුමක් හෝ තන පුඩුව වටා පහතින් තිරස් සිදුරක් සහිත (1 සහ 2);
• අක්ෂීය, අත යට කැපුමක් සහිතව, කිහිල්ලේ (3);
• සබ්මැමර් මාර්ගය, පියයුරු යට පිහිටි වලේ කැපුමක් සහිතව (4). මෙම කැපුම්වල මාර්ගය පැහැදිලිවම අනාගත කැළැල් ඇති ස්ථානයට අනුරූප වන අතර, එම නිසා හන්දිවල හෝ ස්වභාවික නැමීම්වල සැඟවෙනු ඇත.
ප්රෝටේෂස් ස්ථානගත කිරීම
කැපීම් හරහා ගමන් කිරීමෙන්, තැන්පත් කිරීම් පසුව සාදන ලද සාක්කුවලට ඇතුල් කළ හැකිය. තනතුරු දෙකක් හැකි ය:
• පූර්ව මාංශ පේශි, කෘත්රිම කෘත්රිම ග්රන්ථියට පිටුපසින්, පපුවේ මාංශ පේශී ඉදිරියෙන් පිහිටා ඇති;
• retromuscular, කෘත්රිම මාංශ පේශී පිටුපසින් ගැඹුරින් පිහිටා ඇත.
මෙම ස්ථාන දෙක අතර තේරීම, ඒවායේ වාසි සහ අවාසි සමඟ, ඔබේ ශල්ය වෛද්යවරයා සමඟ සාකච්ඡා කළ යුතුය. අනුපූරක ක්රියා සංයෝජන (පියයුරු ප්රරෝහණය, පහත් ඇරෝලා) වලදී පියයුරු ඉහළ යාම සඳහා ("mastopexy") සම අඩු කිරීම යෝග්ය බව අපි දැක ඇත්තෙමු. මෙම සම ඉවත් කිරීම විශාල කැළැල් ඇති කරයි (ඇසෝලා ± සිරස් අතට). කාණු සහ ඇඳුම් පැළඳුම් ශල්ය වෛද්යවරයාගේ පුරුදු අනුව, කුඩා කාණුවක් තැබිය හැකිය. මෙම උපකරණය නිර්මාණය කර ඇත්තේ කෘත්රිම අවයව වටා එකතු විය හැකි රුධිරය ඉවත් කිරීමටයි. මෙහෙයුම අවසානයේ, "ආකෘති" වෙළුම් පටියක් ඉලාස්ටික් බැන්දාමකින් යොදනු ලැබේ. ශල්ය වෛද්යවරයා, ප්රවේශය සහ අමතර ක්රියා පටිපාටි සමඟ ඇති විය හැකි අවශ්යතාවය මත පදනම්ව, ක්රියා පටිපාටිය පැයක සිට පැය දෙකහමාරක් දක්වා පැවතිය හැකිය.
මැදිහත්වීමෙන් පසු: මෙහෙයුම් නිරීක්ෂණ
පශ්චාත් ශල්යකර්ම පාඨමාලාව සමහර විට පළමු දින කිහිපය තුළ වේදනාකාරී විය හැක, විශේෂයෙන් විශාල පරිමාවක තැන්පත් කිරීම් සහ විශේෂයෙන් මාංශ පේශි පිටුපස තැබූ විට. වේදනාවේ තීව්රතාවයට අනුවර්තනය කරන ලද වේදනා ඖෂධ දින කිහිපයක් සඳහා නියම කරනු ලැබේ. හොඳම දෙය නම්, රෝගියාට දැඩි ආතතියක් දැනෙනු ඇත. Edema (ඉදිමීම), ecchymosis (තැලීම්) සහ අත් ඔසවන්නට අපහසු වීම මුල් අවධියේදී බහුලව දක්නට ලැබේ. පළමු වෙළුම් පටිය දින කිහිපයකට පසු ඉවත් කරනු ලැබේ. එවිට එය සැහැල්ලු වෙළුම් පටියක් සමඟ ප්රතිස්ථාපනය වේ. එවිට සති කිහිපයක් සඳහා, දිවා රෑ බ්රෙසියරයක් ඇඳීම නිර්දේශ කළ හැකිය. බොහෝ අවස්ථාවලදී, මැහුම් අභ්යන්තර සහ අවශෝෂණය වේ. එසේ නොමැති නම්, ඒවා දින කිහිපයකට පසු මකා දැමෙනු ඇත. දින පහක් හෝ දහයක් ක්රියාකාරකම් වල විවේකයක් සහිතව ප්රකෘතිමත් වීම අපේක්ෂා කළ යුතුය. ක්රීඩා ක්රියාකාරකම් නැවත ආරම්භ කිරීම සඳහා මාසයක් හෝ දෙකක් බලා සිටීම සුදුසුය.
ප්රති ES ලය
අවසාන ප්රතිඵලය ඇගයීම සඳහා, මාස දෙක තුනක කාලයක් අවශ්ය වේ. පියයුරු නැවත නම්යශීලී වීමට සහ කෘත්රිම පාදය ස්ථාවර කිරීමට අවශ්ය කාලය මෙයයි.
“මෙම මෙහෙයුම මගින් පපුවේ පරිමාව සහ හැඩය වැඩි දියුණු කිරීමට හැකි විය. කැළැල් සාමාන්යයෙන් ඉතා නොපෙනී යයි. පියයුරු පරිමාව වැඩිවීම සමස්ත සිල්වූට් වලට බලපාන අතර, ඇඳුම් පැළඳුම්වල වැඩි නිදහසක් ලබා දෙයි. මෙම භෞතික වැඩිදියුණු කිරීම් වලට අමතරව, පූර්ණ හා සම්පූර්ණ ස්ත්රීත්වය ප්රතිෂ්ඨාපනය කිරීම බොහෝ විට මනෝවිද්යාත්මක මට්ටමට ඉතා ප්රයෝජනවත් බලපෑමක් ඇති කරයි. »
මෙම මෙහෙයුමේ අරමුණ වැඩිදියුණු කිරීම මිස පරිපූර්ණත්වය නොවේ. ඔබේ ආශාවන් යථාර්ථවාදී නම්, ප්රතිඵලය ඔබව බෙහෙවින් සතුටු කළ යුතුය. ප්රතිඵලයේ ස්ථායීතාවය ප්රෝටේෂස්වල වයස කුමක් වුවත් (පහත බලන්න) සහ සැලකිය යුතු බර විචලනයක් ඇතිවීම හැර, පියයුරු පරිමාව දිගු කාලීනව ස්ථාවරව පවතිනු ඇත. කෙසේ වෙතත්, පියයුරු වල හැඩය සහ "රැඳීම" සම්බන්ධයෙන්, "විශාල" පියයුරු ස්වභාවික පියයුරු මෙන්, ගුරුත්වාකර්ෂණ හා වයසට යාමේ බලපෑම් වලට ලක්වනු ඇත, සම ආධාරකයේ වයස සහ ගුණාත්මකභාවය අනුව විවිධ අනුපාතවලට අනුව. පියයුරු පරිමාව මෙන්ම. බද්ධ කිරීම්.
ප්රතිඵලයේ අවාසි
සමහර විට සමහර දෝෂ ඇති විය හැක:
• අවශේෂ පරිමාවේ අසමමිතිය, විවිධ ප්රමාණයේ තැන්පත් කිරීම් තිබියදීත් අසම්පූර්ණ ලෙස නිවැරදි කිරීම; • ප්රමාණවත් නොවන නම්යශීලීභාවය සහ සංචලනය (විශේෂයෙන් විශාල තැන්පත් කිරීම් සමඟ) අධික දෘඪතාව;
• තරමක් කෘත්රිම පෙනුම, විශේෂයෙන් ඉතා සිහින් රෝගීන්, කෘත්රිමයේ දාරවල අධික ලෙස දෘශ්යමාන වීම, විශේෂයෙන්ම ඉහළ කොටසෙහි;
• කෘත්රිම පාදය ආවරණය කරන පටක ආවරණයේ (සම + මේදය + යකඩ) කුඩා ඝනකමකින් (විශේෂයෙන් විශාල තැන්පත් කිරීම් සමඟ) තැන්පත් කිරීම් ස්පර්ශයට සංවේදී වීම සැමවිටම කළ හැකිය.
• විශේෂයෙන්ම විශාල තැන්පත් කිරීම් භාවිතා කරන විට පියයුරු ptosis වැඩි වීමක් විය හැක. අතෘප්තිමත් අවස්ථාවකදී, මෙම අඩුපාඩු සමහරක් මාස කිහිපයකට පසු ශල්යකර්ම නිවැරදි කිරීම මගින් නිවැරදි කළ හැකිය.
වෙනත් ප්රශ්න
ගැබ් ගැනීම / මව්කිරි දීම
පියයුරු කෘතිම ස්ථාපනය කිරීමෙන් පසු, රෝගියාට හෝ දරුවාට කිසිදු අනතුරක් නොමැතිව ගැබ් ගැනීමක් කළ හැකි නමුත්, මැදිහත් වීමෙන් පසු අවම වශයෙන් මාස හයක්වත් බලා සිටීම රෙකමදාරු කරනු ලැබේ. මව්කිරි දීම සම්බන්ධයෙන් ගත් කල, එය ද භයානක නොවන අතර බොහෝ අවස්ථාවලදී හැකි ය.
ස්වයං ප්රතිශක්තිකරණ රෝග
මෙම මාතෘකාව පිළිබඳ මහා පරිමාණයෙන් සිදු කරන ලද බොහෝ ජාත්යන්තර විද්යාත්මක පත්රිකා ඒකමතිකව පෙන්නුම් කර ඇත්තේ බද්ධ කිරීම් සහිත රෝගීන් (විශේෂයෙන් සිලිකොන් ඒවා) මෙම වර්ගයේ දුර්ලභ රෝග ඇතිවීමේ අවදානම සාමාන්ය කාන්තා ජනගහනයට වඩා වැඩි නොවන බවයි.
දන්තාලේප සහ පිළිකා
- මෑතක් වන තුරු, විද්යාවේ තත්වය යෝජනා කළේ සිලිකොන් ඇතුළු පියයුරු කෘත්රිම තැන්පත් කිරීම පියයුරු පිළිකා ඇතිවීමේ අවදානම වැඩි නොකරන බවයි. මෙය තවමත් වඩාත් සුලභ පියයුරු පිළිකා වර්ග සඳහා (ඇඩිනොකාර්සිනෝමා, පියයුරු කෘත්රිම කෘත්රිමයක් සමඟ සිදුවීම් වැඩි නොවේ.
කෙසේ වෙතත්, බද්ධ කිරීමෙන් පසු පිළිකා පරීක්ෂා කිරීමේ සන්දර්භය තුළ, සායනික පරීක්ෂණය සහ ස්පන්දනය දුර්වල විය හැකිය, විශේෂයෙන් periprosthetic කොපුව හෝ සිලිකොනෝමා සම්බන්ධයෙන්. ඒ හා සමානව, තැන්පත් කිරීම් තිබීම මැමෝග්රෑම් පරීක්ෂා කිරීමේ ක්රියාකාරිත්වයට සහ අර්ථ නිරූපණයට බාධාවක් විය හැකි අතර එය නිතිපතා සිදු කළ යුතුය. එමනිසා, ඔබ නිතරම පියයුරු තැන්පත් කර ඇති බව සඳහන් කළ යුතුය. මේ අනුව, නඩුව මත පදනම්ව, ඇතැම් විශේෂිත විකිරණ ශිල්පීය ක්රම (විශේෂිත ප්රක්ෂේපණ, ඩිජිටල් කළ රූප, අල්ට්රා සවුන්ඩ්, MRI, ආදිය) භාවිතා කළ හැකිය. මීට අමතරව, පියයුරු පිළිකා පිළිබඳ රෝග විනිශ්චය සැකයකදී, කෘත්රිම රෝග විනිශ්චය තහවුරු කර ගැනීම සඳහා වඩාත් ආක්රමණශීලී පරීක්ෂණයක් අවශ්ය විය හැකි බව යමෙකු දැන සිටිය යුතුය.
– පියයුරු තැන්පත් කිරීම් (ALCL-AIM) හා සම්බන්ධ ඇනප්ලාස්ටික් විශාල සෛල ලිම්ෆෝමා (ALCL) යනු මෑතකදී තනි පුද්ගලීකරණය කරන ලද සුවිශේෂී සායනික ආකාරයකි. මෙම ආයතනය සෙවිය යුත්තේ ඔප්පු කරන ලද සායනික රෝග ලක්ෂණ (පුනරාවර්තන periprosthetic effusion, පියයුරු රතු පැහැය, පියයුරු විශාල වීම, ස්පර්ශ කළ හැකි ස්කන්ධය) පමණි. එවිට තුවාලයේ ස්වභාවය පැහැදිලි කිරීම සඳහා නිවැරදි senological තක්සේරුවක් සිදු කිරීම අවශ්ය වේ. 90% ක්ම පාහේ, මෙම තත්වය ඉතා හොඳ පුරෝකථනයක් ඇති අතර සාමාන්යයෙන් සුදුසු ශල්ය ප්රතිකාර මගින් සුව කරනු ලැබේ, කෘත්රීමය ඉවත් කිරීම සහ පෙරිප්රොස්ටෙටික් කැප්සියුලය (සම්පූර්ණ සහ සම්පූර්ණ කැප්සියුලෙක්ටෝමි) ඒකාබද්ධ කරයි. සිදුවීම් වලින් 10% ක් පමණ, ව්යාධිවේදය වඩාත් බරපතල වන අතර ලිම්ෆෝමා ප්රතිකාර සඳහා විශේෂඥ කණ්ඩායමක් තුළ රසායනික චිකිත්සාව සහ / හෝ විකිරණ චිකිත්සාව සමඟ ප්රතිකාර කිරීම අවශ්ය වේ.
තැන්පත් කිරීම් වල සේවා කාලය
සමහර රෝගීන් විශාල වෙනස්කම් නොමැතිව දශක ගණනාවක් තිස්සේ තම බද්ධ කිරීම් තබා ඇති බව අපට දැකගත හැකි වුවද, පියයුරු කෘතිමව ස්ථානගත කිරීම "ජීවිතය සඳහා" නිශ්චිත දෙයක් ලෙස නොසැලකිය යුතුය. මේ අනුව, තැන්පත් කිරීම් සහිත රෝගියෙකු ධනාත්මක බලපෑමක් පවත්වා ගැනීම සඳහා එක් දිනක් ඔවුන්ගේ කෘත්රිම කොටස් ප්රතිස්ථාපනය කිරීමට අපේක්ෂා කළ හැකිය. බද්ධ කිරීම්, ඒවා කුමක් වුවත්, එය විචල්ය අනුපාතයකින් ඇඳීමේ සංසිද්ධිය මත රඳා පවතින බැවින් නිවැරදිව තක්සේරු කළ නොහැකි අවිනිශ්චිත ආයු කාලයක් ඇත. එබැවින්, තැන්පත් කිරීම් වල සේවා කාලය සහතික කළ නොහැක. කෙසේ වෙතත්, නව පරම්පරාවේ තැන්පත් කිරීම් ශක්තිය සහ විශ්වසනීයත්වය අනුව සැලකිය යුතු ප්රගතියක් ලබා ඇති බව සැලකිල්ලට ගත යුතුය. දහවන වසරේ සිට, අනුකූලතාවයේ වෙනස් කිරීමක් දිස්වන විට ප්රෝටේෂස් වෙනස් කිරීම පිළිබඳ ප්රශ්නය මතු කිරීමට අවශ්ය වනු ඇත.
නිරීක්ෂණය
ඔබේ ශල්ය වෛද්යවරයා විසින් සති කිහිපයක් සහ බද්ධ කිරීමෙන් මාස කිහිපයක් සඳහා පරීක්ෂණ නියම කර තිබීම ඉතා වැදගත් වේ. පසුව, මෙම අධීක්ෂණය හා සම්බන්ධ අමතර පරීක්ෂණ අවශ්ය නොවුනත්, තැන්පත් කිරීම් තිබීම සාමාන්ය වෛද්ය අධීක්ෂණයෙන් (නාරිවේද අධීක්ෂණය සහ පියයුරු පිළිකා පරීක්ෂාව) නිදහස් නොවේ. කෙසේ වෙතත්, ඔබට පියයුරු කෘතිම බව විවිධ වෛද්යවරුන් දැනුවත් කිරීම වැදගත් වේ. සෑම වසර දෙක තුනකට වරක් ප්ලාස්ටික් ශල්ය වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම නිර්දේශ කරනු ලැබේ, නමුත් මෙම පසු විපරමට අමතරව, පියයුරු එකක් හෝ දෙකක් වෙනස් කිරීමක් අනාවරණය වූ වහාම පැමිණ උපදෙස් ලබා ගැනීම වැදගත්ය. හෝ දරුණු තුවාලයකින් පසුව.
විය හැකි සංකූලතා
කෘත්රිම සෞන්දර්යාත්මක හේතූන් මත සිදු කරනු ලැබුවද, කෘත්රිම පාදවලින් පියයුරු විශාල කිරීම, කෙසේ වෙතත්, ඒවා කෙතරම් අවම වුවත්, ඕනෑම වෛද්ය ක්රියා පටිපාටියක් හා සම්බන්ධ අවදානම් සහිත සැබෑ ශල්යකර්මයකි. නිර්වින්දනය හා සම්බන්ධ සංකූලතා සහ ශල්යකර්ම හා සම්බන්ධ සංකූලතා අතර වෙනසක් සිදු කළ යුතුය: නිර්වින්දනය සම්බන්ධයෙන්, අනිවාර්ය පූර්ව ශල්ය උපදේශනය අතරතුර, නිර්වින්දන වෛද්යවරයා විසින්ම නිර්වින්දන අවදානම් පිළිබඳව රෝගියාට දැනුම් දෙයි. නිර්වින්දනය, එය කුමක් වුවත්, ශරීරයේ ප්රතික්රියා ඇති කරන අතර එය සමහර විට අනපේක්ෂිත සහ අඩු හෝ වැඩි වශයෙන් පහසුවෙන් පාලනය වන බව ඔබ දැනගත යුතුය. කෙසේ වෙතත්, සැබවින්ම ශල්ය සන්දර්භයක වැඩ කරන දක්ෂ නිර්වින්දන වෛද්ය-ප්රතිජීවකයෙකුගේ සහාය ඇතිව, අවදානම් සංඛ්යානමය වශයෙන් ඉතා අඩු විය. තාක්ෂණික ක්රම, නිර්වින්දන සහ නිරීක්ෂණ ක්රම පසුගිය වසර තිහ තුළ දැවැන්ත ප්රගතියක් ලබා ඇති බව ඇත්ත වශයෙන්ම මතක තබා ගත යුතු අතර, ප්රශස්ත ආරක්ෂාවක් ලබා දෙයි, විශේෂයෙන් හදිසි කාමරයෙන් පිටත සහ සෞඛ්ය සම්පන්න පුද්ගලයෙකු තුළ මැදිහත්වීම සිදු කරන විට; ශල්ය අභිනය සම්බන්ධයෙන් ගත් කල, මෙම ආකාරයේ මැදිහත්වීම් සඳහා පුහුණු වූ සුදුසුකම් ලත් සහ දක්ෂ ප්ලාස්ටික් ශල්ය වෛද්යවරයකු තෝරා ගැනීමෙන්, ඔබ මෙම අවදානම් හැකිතාක් සීමා කරයි, නමුත් ඒවා සම්පූර්ණයෙන්ම ඉවත් නොකරන්න. ප්රායෝගිකව, නීතිරීති තුළ සිදු කරන ලද පියයුරු විශාල කිරීමේ මෙහෙයුම්වලින් අතිමහත් බහුතරයක් ගැටළු නොමැතිව ගමන් කරයි, පශ්චාත් ශල්ය පාඨමාලාව සරල වන අතර, රෝගීන් ඔවුන්ගේ ප්රතිඵල පිළිබඳව සම්පූර්ණයෙන්ම සෑහීමකට පත්වේ. කෙසේ වෙතත්, සමහර විට මැදිහත් වීමේදී සංකූලතා ඇති විය හැක, සමහර ඒවා පියයුරු සැත්කම් හා සම්බන්ධ වන අතර අනෙක් ඒවා විශේෂයෙන් බද්ධ කිරීම් වලට සම්බන්ධ වේ:
පියයුරු සැත්කම් වල ආවේනික සංකූලතා
• Effusions, ආසාදන-hematoma: ප්රෝටේෂස් වටා රුධිරය සමුච්චය වීම පළමු පැය තුළ ඇති විය හැකි මුල් සංකූලතාවයකි. මෙය වැදගත් නම්, රුධිරය ඉවත් කිරීමට සහ එහි මූලාරම්භයේ ස්ථානයේ ලේ ගැලීම නැවැත්වීමට ශල්යාගාරයට ආපසු යාම වඩාත් සුදුසුය;
- serous effusion: කෘත්රිම පාදය වටා වසා තරලය සමුච්චය වීම තරමක් පොදු සංසිද්ධියක් වන අතර එය බොහෝ විට සැලකිය යුතු ශෝථයක් සමඟ ඇත. මෙය හුදෙක් පියයුරු පරිමාවේ තාවකාලික වැඩි වීමක් ඇති කරයි. ස්වයංසිද්ධව හා ක්රමයෙන් අතුරුදහන් වේ;
- ආසාදනය: මෙම ආකාරයේ ශල්යකර්මයෙන් පසු දුර්ලභ. එය ප්රතිජීවක ප්රතිකාරයකින් පමණක් විසඳිය නොහැකි අතර ඉන් පසුව මාස කිහිපයක් සඳහා කාණු ඉවත් කිරීමට සහ ඉවත් කිරීමට ශල්යකර්මයක් අවශ්ය වේ (අවදානමකින් තොරව නව ප්රෝටේසයක් ස්ථාපනය කිරීමට ගතවන කාලය). වෙනත් විශේෂිත ආසාදන ආකාර තුනක් ද සඳහන් කළ හැකිය:
- ප්රමාද වූ "නිහඬ" ආසාදනය: මෙය රෝග ලක්ෂණ කිහිපයක් සහිත ආසාදනයක් වන අතර පරීක්ෂණයේදී පැහැදිලි ප්රකාශනයක් නොමැත, එය සමහර විට බද්ධ කිරීමෙන් වසර කිහිපයකට පසුව සිදුවිය හැකිය;
- ක්ෂුද්ර විවරයන්: බොහෝ විට මැහුම් ඇති ස්ථානයේ වර්ධනය වන අතර දෝෂ සහිත නූල් ඉවත් කිරීමෙන් සහ දේශීය ප්රතිකාර කිරීමෙන් පසු ඉක්මනින් නිරාකරණය වේ;
- ස්ටැෆිලොකොකල් විෂ කම්පනය: මෙම දරුණු සාමාන්ය ආසාදිත සින්ඩ්රෝමයේ අතිශය දුර්ලභ අවස්ථා වාර්තා වී ඇත.
• Cutaneous necrosis හටගන්නේ ප්රමාණවත් නොවන රුධිර සැපයුම හේතුවෙන් පටක ඔක්සිජන් ප්රමාණවත් නොවීම හේතුවෙන්, රෝගියාගේ අධික වෙහෙස, රක්තපාත, ආසාදනය හෝ අධික දුම්පානය මගින් දායක විය හැක. මෙය ඉතා දුර්ලභ නමුත් භයානක සංකූලතාවකි, මන්ද ආන්තික අවස්ථාවන්හිදී එය කෘතිමව දේශීයව නිරාවරණය වීමට හේතු විය හැක, විශේෂයෙන් මැහුම්වල අපසරනය හේතුවෙන්. ප්රතිශෝධන ශල්යකර්ම බොහෝ විට අවශ්ය වේ, සමහර විට බද්ධ කිරීම තාවකාලිකව ඉවත් කිරීම අවශ්ය වේ.
• විෂමතා සුව කිරීමේ ක්රියාවලියට තරමක් අහඹු සංසිද්ධි ඇතුළත් වේ, සමහර විට සිදුවන්නේ දිගු කාලීනව කැළැල් අපේක්ෂා කළ තරම් නොපෙනී යන අතර, එමඟින් විවිධ පැති ගත හැකිය: විස්තාරණය, ප්රතික්රියාශීලී, පෑස්සුම්, අධි හෝ හයිපෝපිග්මන්ටඩ්, හයිපර්ට්රොෆික්. (ඉදිමුණු) හෝ තනිකරම කෙලොයිඩ්.
• සංවේදීතාව වෙනස් කිරීම. පළමු මාසවලදී ඒවා නිතර දක්නට ලැබේ, නමුත් බොහෝ විට පසුගාමී වේ. කෙසේ වෙතත්, දුර්ලභ අවස්ථාවන්හිදී, ඩිසෙස්ටේෂියා (ස්පර්ශයට සංවේදීතාව අඩු කිරීම හෝ වැඩි වීම) පැවතිය හැකිය, විශේෂයෙන් ඇරෝලා සහ තන පුඩු ප්රදේශය තුළ. • Galactorrhea/milk effusion කෘත්රිම පාදය වටා ඉඳහිට තරලයක් සහිත කිරි ගලා යාම ("galactorrhea") හේතුවෙන් පැහැදිලි කළ නොහැකි පශ්චාත් ශල්ය හෝමෝන උත්තේජනයක් පිළිබඳ ඉතා දුර්ලභ අවස්ථා වාර්තා වී ඇත.
• Pneumothorax දුර්ලභ, විශේෂ ප්රතිකාර අවශ්ය වේ.
තැන්පත් කිරීම් හා සම්බන්ධ අවදානම්
• "නැමීම්" සෑදීම හෝ "තරංග" පෙනුමතැන්පත් කිරීම් නම්යශීලී බැවින්, ඒවායේ කවචය රැළි වැටීමට ඉඩ ඇති අතර, මෙම නැමීම් සමට යටින් ඇතැම් ස්ථානවල දැනෙන්නට හෝ දැකීමට හැකි වන අතර එමඟින් තරංගවල හැඟීම ඇති වේ. මෙම සංසිද්ධිය කෙට්ටු රෝගීන් තුළ බහුලව දක්නට ලැබෙන අතර ලිපොමොඩෙල්ලින් සමඟ ප්රතිකාර කළ හැකි අතර, පියයුරු වල සමට යටින් තුනී මේද තට්ටුවක් තැන්පත් කිරීම "මාස්ක්" කිරීම ඇතුළත් වේ.
•"ෂෙල් වෙඩි
විදේශීය ශරීරයක් තිබීම සඳහා මිනිස් සිරුරේ භෞතික විද්යාත්මක, සාමාන්ය සහ ස්ථිර ප්රතික්රියාව නම්, බද්ධ කිරීම වට කර ඇති වාතය රහිත පටලයක් සෑදීමෙන් අවට පටක වලින් එය හුදකලා කිරීම සහ එය "periprosthetic capsule" ලෙස හැඳින්වේ. සාමාන්යයෙන්, මෙම කවචය සිහින්, නම්යශීලී සහ නොපෙනෙන නමුත් ප්රතික්රියාව තීව්ර වන අතර කැප්සියුලය ඝණීවී, තන්තුමය බවට පත් වී පසුබැසීම, බද්ධ කිරීම මිරිකා, පසුව "ෂෙල්" ලෙස හැඳින්වේ. සංසිද්ධියේ තීව්රතාවය මත පදනම්ව, මෙය හේතු විය හැක: පියයුරු සරල දැඩි වීමක්, සමහර විට කරදරකාරී සංකෝචනය, ප්රෝටේසය ගෝලීයකරණය සමඟ දෘශ්යමාන විකෘතියක් පවා, එය දැඩි, වේදනාකාරී, වැඩි හෝ අඩු මට්ටමකට ගෙන එයි. විකේන්ද්රික ප්රදේශය. මෙම retractile fibrosis සමහර විට hematoma හෝ ආසාදනය ද්විතියික වේ, නමුත් බොහෝ අවස්ථාවල දී එහි සිදුවීම අහඹු කාබනික ප්රතික්රියා ප්රතිඵලයක් ලෙස අනපේක්ෂිත පවතී.
මෑත වසරවලදී, ශල්ය තාක්ෂණය අනුව විශාල ප්රගතියක් ලබා ඇත, නමුත් සියල්ලටත් වඩා තැන්පත් කිරීම් සැලසුම් කිරීම සහ ඉදිකිරීම, එහි ප්රතිඵලයක් ලෙස ඉන්ඩෙන්ටේෂන් අනුපාතය සහ තීව්රතාවයේ ඉතා සැලකිය යුතු අඩුවීමක් ඇති කරයි. අවශ්ය නම්, නැවත ක්රියාත්මක කිරීම මගින් කැප්සියුලය ("capsulotomy") කැපීම මගින් එවැනි කොන්ත්රාත්තුවක් නිවැරදි කළ හැකිය.
• ඉරිතැලීම අපි දැක තිබෙනවා තැන්පත් කිරීම් ස්ථිර ලෙස සැලකිය නොහැකි බව. එමනිසා, කාලයත් සමඟ, කවචයේ තද බව නැති විය හැක. එය සරල සිදුරු, pinholes, microcracks හෝ සැබෑ සිදුරු විය හැක. ඉතා දුර්ලභ අවස්ථාවන්හිදී, මෙය දරුණු කම්පනයකින් හෝ අහම්බෙන් සිදුරු වීමේ ප්රතිඵලයක් විය හැකි අතර, බොහෝ විට, මහලු වයස හේතුවෙන් බිත්තියේ ප්රගතිශීලී ඇඳුමේ ප්රතිඵලය විය හැකිය. සෑම අවස්ථාවකදීම, මෙම අන්තර්ගතයේ ස්වභාවය අනුව විවිධ ප්රතිවිපාක ඇතිව, කෘත්රිම පිරවුම් නිෂ්පාදනයේ හැකි ප්රතිඵලය මෙයට හේතු වේ:
- සේලයින් හෝ resorbable hydrogel සමග, අර්ධ හෝ සම්පූර්ණ අවධමනය, වේගවත් හෝ වේගවත් අවධමනය නිරීක්ෂණය කරනු ලැබේ;
- සිලිකොන් ජෙල් (අවශෝෂණය කළ නොහැකි) සමඟ, එය කෘතිම පටලය හුදකලා කරන පටලය තුළ පවතී. මෙය පසුව ලෙල්ලේ පෙනුමට දායක විය හැකි නමුත්, එය ප්රතිවිපාක නොමැතිව රැඳී සිටිය හැකි අතර සම්පූර්ණයෙන්ම නොසැලකිලිමත් විය හැකිය. කෙසේ වෙතත්, සමහර අවස්ථාවල දී, ඉතා දුර්ලභ වී ඇත (විශේෂයෙන්, නවීන ජෙල් වල වඩා හොඳ "ඇලවීම" හේතුවෙන්), අවට පටක තුලට ජෙල් ක්රමයෙන් විනිවිද යාමක් නිරීක්ෂණය කළ හැකිය. ප්රෝටේශයේ කැඩීම බොහෝ විට තැන්පත් කිරීම් ප්රතිස්ථාපනය කිරීමට මැදිහත් වීම අවශ්ය වේ.
• නුසුදුසු පිහිටීම, නොගැලපීම, තැන්පත් කිරීම් වල වැරදි පිහිටීම හෝ ද්විතියික නොගැලපීම, පසුව පියයුරු වල හැඩයට බලපායි, සමහර විට ශල්ය නිවැරදි කිරීම සාධාරණීකරණය කළ හැකිය.
• භ්රමණය "ව්යුහ විද්යාත්මක" කෘත්රිම පාදයක භ්රමණය ප්රායෝගිකව සාපේක්ෂව දුර්ලභ වුවද, එය න්යායාත්මකව කළ හැකි අතර සෞන්දර්යාත්මක ප්රතිඵලයට බලපෑ හැකිය.
• පපුවේ බිත්තියේ විරූපණය. දුර්ලභ අවස්ථාවන්හිදී, දිගු කාලයක් තිස්සේ තබා ඇති තන්තුමය කවච කෘතිම පටක තුලට "මුද්රණය" කළ හැකි අතර, ඉවත් කරන විට නිවැරදි කිරීමට අපහසු වන පපුවේ බිත්තියේ විකෘතිතාවයක් ඉතිරි වේ.
• ප්රමාද වූ periprosthetic seroma. ඉතා දුර්ලභ අවස්ථාවන්හිදී, කෘත්රිම පාදය වටා ප්රමාද වූ පිටාර ගැලීමක් ඇති විය හැක. එවැනි ප්රමාද වූ පිටාර ගැලීම, විශේෂයෙන්ම එය මස්මින ග්රන්ථියේ අනෙකුත් සායනික විෂමතා සමඟ සම්බන්ධ වී ඇත්නම්, senologist විකිරණවේදියෙකු විසින් senological ඇගයීමක් අවශ්ය වේ. මූලික තක්සේරුවෙහි එෆ්ෆියුෂන් සිදුරු සහිත අල්ට්රා සවුන්ඩ් ඇතුළත් වේ. මේ ආකාරයෙන් ගෙන එන දියර ලිම්ෆෝමා සෛල සෙවීම සමඟ පර්යේෂණ විෂයයක් වනු ඇත. ඩිජිටල් මැමෝග්රැෆි සහ/හෝ MRI ප්රථම තන්තුමය periprosthesis පරීක්ෂණවල (කැප්සියුලෙක්ටෝමි) ප්රතිඵල මත පදනම්ව ඉතා දුර්ලභ පියයුරු බද්ධ කිරීම හා සම්බන්ධ ඇනප්ලාස්ටික් විශාල සෛල ලිම්ෆෝමාව (ALCL-AIM) සොයා බැලීමට බයොප්සිට ඉඩ සලසයි.
ඔබමයි